Colitis ulcerosa ist eine chronische Entzündung der Schleimhaut des Dickdarms, bei der sich Geschwüre in der Darmschleimhaut bilden können. Die Krankheit verläuft in Schüben und kann blutig-schleimige Durchfälle, Bauchschmerzen, ständigen Stuhldrang und Krämpfe verursachen.
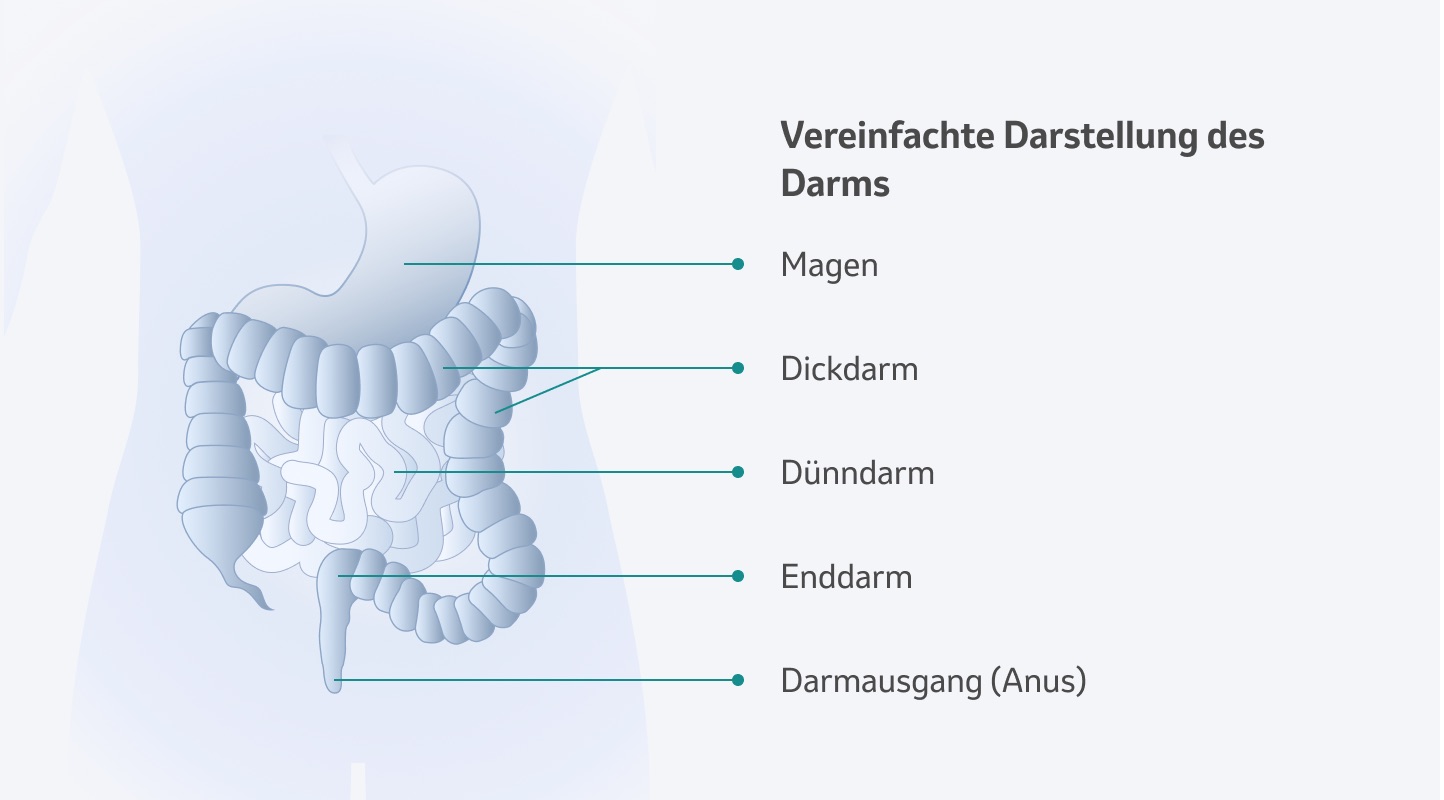
Colitis ulcerosa gehört zu den Autoimmunerkrankungen, bei der das Immunsystem fälschlicherweise körpereigenes Gewebe angreift und so die Entzündung auslöst. Diese Entzündung beginnt meist im Enddarm und kann sich von dort über den gesamten Dickdarm in Richtung Magen ausdehnen. Am Anfang des Dickdarms kommt die Colitis ulcerosa zum Stillstand. Damit unterscheidet sie sich von der chronisch entzündlichen Darmerkrankung Morbus Crohn, die alle Bereiche des Verdauungstrakts befallen kann.