Grundsätzlich äussert sich Morbus Crohn durch die typischen Symptome einer Entzündung des Magen-Darm-Traktes.
Symptome bei Morbus Crohn
Anhaltender Durchfall
Vor allem mehrmalige dünnflüssige und breiige Stühle sind typisch bei Morbus Crohn. Oft treten die Durchfälle auch in der Nacht auf.
Bauchschmerzen
Bauchschmerzen treten bei Morbus Crohn hauptsächlich an der Stelle des entzündeten Darmabschnitts auf. Sie sind meist krampfartig und treten häufig nach dem Essen auf. Oft kommt es zu Schmerzen durch Überdehnung, Luft, flüssigen Stuhl oder Verengung des Darms.
Blähungen
Zu Blähungen kommt es vor allem durch viele gasbildende Bakterien im Darm.
Fieber
Von Fieber spricht man, wenn die Körpertemperatur höher als 38 °C ist. Fieber ist meist ein Zeichen für entzündliches Geschehen im Körper.
Mangelerscheinungen und Gewichtsverlust
Aus Angst vor Bauchschmerzen und Durchfällen nehmen Betroffene oft zu wenig zu sich. Hinzu kommt, dass die normale Funktion des Verdauungstraktes durch die chronische Entzündung gestört ist. Dadurch kann die Aufnahme von Wasser, Mineralstoffen und anderen wichtigen Bestandteilen der Nahrung beeinträchtigt sein.
Anämie
Durch die chronische Entzündung, die verminderte Aufnahme von Eisen und durch Blutverlust können Patienten mit Morbus Crohn eine Anämie entwickeln. Diese äussert sich beispielsweise durch allgemeine Abgeschlagenheit, Müdigkeit, Hautblässe und eingerissene Mundwinkel.
Analfissuren
Typisch sind Entzündungen und Fissuren im Bereich des Afters, die sich durch Rötung der Haut um den After, Juckreiz, Schmerzen oder / und Blutungen äussern.
Beschwerden ausserhalb des Verdauungstraktes
Neben den oben genannten Symptomen können Morbus-Crohn-Patienten auch unter sogenannten extraintestinalen Begleiterkrankungen leiden.
Dazu zählen:
Entzündung der Gelenke
Entzündete Gelenke der Arme und Beine sowie der Wirbelsäule sind die häufigste extraintestinale Begleiterkrankung bei Morbus Crohn. Diese können der Darmentzündung vorausgehen und Vorboten eines Krankheitsschubs darstellen.
Entzündung der Augen
Es können auch verschiedene Augenabschnitte entzündet sein. Bei Verdacht auf eine Augenerkrankung sollte eine augenärztliche Untersuchung durchgeführt werden.
Erkrankungen der Haut und der Blutgefässe
Besonders während eines Schubs können schmerzhafte Hautveränderungen auftreten. Dazu zählen das Erythema nodosum, das meistens als roter und schmerzhafter Knoten auf dem Schienbein zu finden ist und das Pyoderma gangraenosum, bei dem sich zunächst vorwiegend im Bereich der Unterschenkel ein Geschwür bildet, aus der sich im Verlauf eine flächige Entzündung entwickeln kann.
Verminderte Knochendichte
Durch den Morbus Crohn selbst sowie durch die Behandlung der Erkrankung mit Steroiden kann es zu einer Verminderung der Knochendichte kommen. Diese wird in einem leichten Fall als Osteopenie und im schweren Fall als Osteoporose bezeichnet. Die Folgen einer Osteoporose können Knochen- und Wirbelbrüche sein.
Entzündungen der Mundschleimhaut
Die Mundschleimhaut kann von entzündlichen Veränderungen betroffen sein, wie zum Beispiel den sogenannten Aphten, die bei der Nahrungsaufnahme schmerzhaft sind.
Wie wird Morbus Crohn diagnostiziert?
Allein anhand der typischen Beschwerden kann die Diagnose Morbus Crohn nicht gestellt werden. Denn die Symptome treffen auch auf andere Krankheiten zu. Hat der Hausarzt den Verdacht auf Morbus Crohn, wird er Sie an einen Gastroenterologen überweisen. Ihm stehen verschiedene Diagnoseverfahren und -tests zur Verfügung.
Untersuchungen und Tests zur Diagnose von Morbus Crohn
Erfassen der Krankengeschichte (Anamnese)
Zunächst wird der Arzt Ihre persönliche Krankengeschichte aufnehmen. Dazu wird er Sie zu Ihren Beschwerden, Krankheiten in der Familie, zu Ihrem Impfstatus und zu Ihrer Ernährung/zum Rauchen befragen. Diese Informationen können bereits erste Hinweise auf das Vorliegen von Morbus Crohn enthalten.
Körperliche Untersuchung
Bei der körperlichen Untersuchung bemerkt der Arzt vielleicht einen Druckschmerz am Bauch, Fisteln, Veränderungen der Mundschleimhaut, Gelenkbeschwerden oder weitere der unter «Symptome» geschilderten Krankheitsanzeichen.
Blutuntersuchung
Eine Untersuchung Ihres Blutes kann auf eine Entzündung oder Infektion im Körper hinweisen. Der Arzt wird Ihr Blut auf bestimmte Entzündungsmarker kontrollieren. Er wird auch den Eisengehalt Ihres Blutes prüfen. Häufige Blutungen können einen Eisenmangel bewirken, aufgrund dessen Sie sich vielleicht schwach und müde fühlen.
Stuhluntersuchung
Ein Stuhltest kann Blutungen und Entzündungen im Darm nachweisen. Er wird auch durchgeführt, um sicherzustellen, dass die Symptome nicht durch eine Infektion ausgelöst werden oder um andere Erkrankungen wie Colitis ulcerosa, Reizdarmsyndrom (IBS), Divertikulitis oder Krebs auszuschliessen. Zur Entnahme der Probe erhalten Sie von Ihrem Arzt ein Set aus Probenröhrchen und Dosierstab. Die Stuhlprobe wird an ein Labor geschickt und dort analysiert.
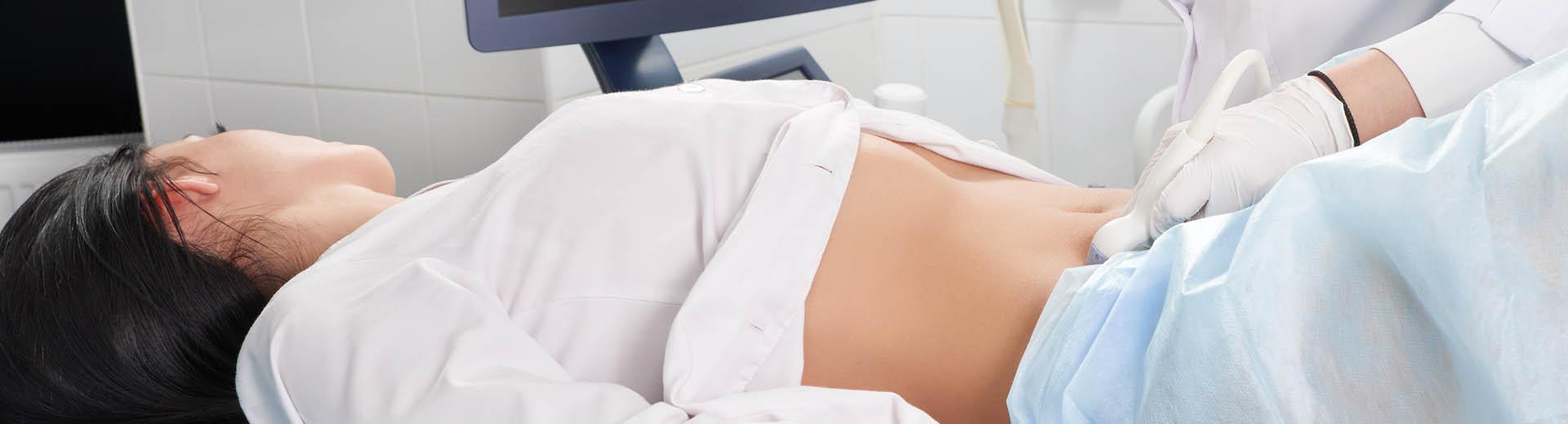
Ultraschall- und weitere bildgebende Untersuchungen
Mit Hilfe des Ultraschalls (Sonographie) lassen sich entzündete und verdickte Darmabschnitte darstellen. Der Vorteil liegt in der einfachen und patientenfreundlichen Durchführbarkeit.
Anhand bildgebender Verfahren wie der Computertomographie (CT) und der strahlungsfreien Kernspintomographie (MRT) können die für Morbus Crohn typischen entzündlichen Veränderungen des Darms wie Darmwandverdickungen, Verengungen, Abszesse und Fisteln dargestellt werden. Diese sind umso ausgeprägter, je länger die Krankheit bereits besteht.
Endoskopische Untersuchungen
Mithilfe der sogenannten endoskopischen Untersuchungen erkennt der Arzt, welche Teile des Verdauungstrakts betroffen sind.
-
Darmspiegelung
Die Darmspiegelung (Koloskopie) wird von einem Spezialisten durchgeführt. Dieser untersucht mit einem sogenannten Koloskop den Dickdarm und den Dünndarm, während die im Gerät befindliche Kamera Bilder von der Darmschleimhaut auf einen Monitor überträgt. Entzündliche Veränderungen lassen sich hiermit gut erkennen. Zudem kann der Arzt während der Darmspiegelung kleine Gewebeproben entnehmen, die anschliessend unter dem Mikroskop untersucht werden.
-
Kapselendoskopie
Bei der Kapselendoskopie schluckt der Patient eine Kapsel mit integrierter Kamera. Bei dieser schonenden Untersuchung erhält der Arzt ein Bild vom gesamten Verdauungstrakt.
-
Magenspiegelung
Bei einer Magenspiegelung (Gastroskopie) wird ein beweglicher Schlauch mit einer Kamera durch den Mund in den Magen geführt. Damit kann der Arzt Veränderungen der Speiseröhren-, Magen- und Zwölffingerdarm-Schleimhaut erkennen. Er kann ausserdem während der Untersuchung Gewebeproben entnehmen, die später unter dem Mikroskop untersucht werden.
Steht die Diagnose Morbus Crohn fest, entwickelt der Arzt ein auf den Patienten zugeschnittenes Therapiekonzept.
Es ist wahrscheinlich, dass im weiteren Verlauf der Erkrankung erneut Untersuchungen notwendig sind, um den Therapiefortschritt zu prüfen und einer Entstehung von Darmkrebs vorzubeugen.
Senior Specialist Medical Affairs, MSD Schweiz
Daniel Koch ist seit über 35 Jahren in verschiedenen Positionen in der Pharmabranche tätig, davon seit über 30 Jahren bei MSD. Seit 2011 arbeitet er als Senior Specialist Medical Affairs im Bereich der Immunologie mit den dazugehörigen chronisch entzündlichen Erkrankungen axiale Spondyloarthritis, rheumatoide Arthritis und Psoriasis-Arthritis.


